
脊椎・脊髄末梢神経センターセンター長
秋山 雅彦
アキヤマ マサヒコ
| 経歴 | 札幌医科大学卒業 トロント大学脳神経外科 脊髄・脊椎外科フェローシップ修了 |
|---|---|
| 主な資格・認定 | 日本脳神経外科学会 専門医 日本脊髄外科学会 指導医・認定医 |

頸・背中・腰・腕・脚・手足の痛みやしびれに悩む患者さんは多いと思います。しかし、どの診療科にかかれば良いのか?がわからない、受診してもうまく対応してもらえずお困りになられることも少なくないことでしょう。
当クリニックでは患者さんの訴えである「痛み」「しびれ」という症状に合わせて、ペインクリニック外科と脊椎・脊髄末梢神経外科という複数の診療科医師が協力して診断・治療を担当する、全国的にも類を見ない新しいコンセプトの治療センターです。
特に脊椎・脊髄・末梢神経疾患に対しては、神経学的診察・MRIなどの画像所見を総合して適切に診断をつけ、原則的には神経ブロック・薬物療法を行います。
通常の神経ブロック・薬物療法で十分な効果が得られない場合には、次のような低侵襲治療を選択することもあります。
頚椎症性神経根症に対するFESS(完全内視鏡下脊椎手術)
腕や手のしびれ・痛みを発症する「頚椎症性神経根症」に対する最新のFESS(完全内視鏡下脊椎手術)を実施しています。※保険適応です。
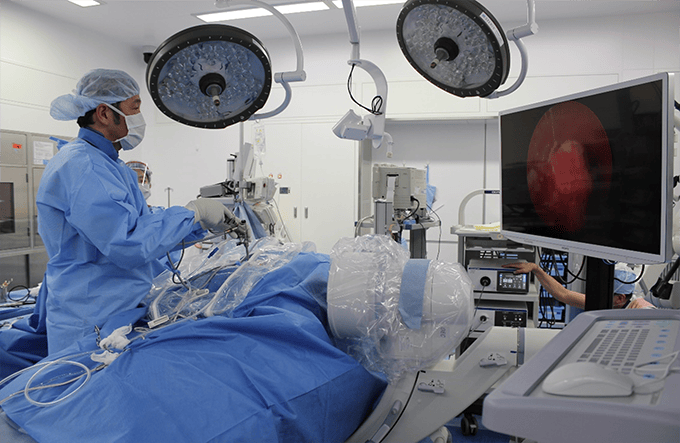
FESSの様子
内視鏡下手術は身体への負担が少ない低侵襲手術を代表する治療法です。
当院は頚椎症性神経根症に対する最新のFESS(完全内視鏡下脊椎手術)を行っています。
FESS(フェス)は"Full-Endoscopic Spine Surgery"の略で、日本語では「完全内視鏡下脊椎手術」です。
従来の内視鏡よりもさらに細い直径7mmの微小内視鏡を使用して行う最小侵襲手術の総称で、皮膚切開が小さい、身体に優しい手術方法です。
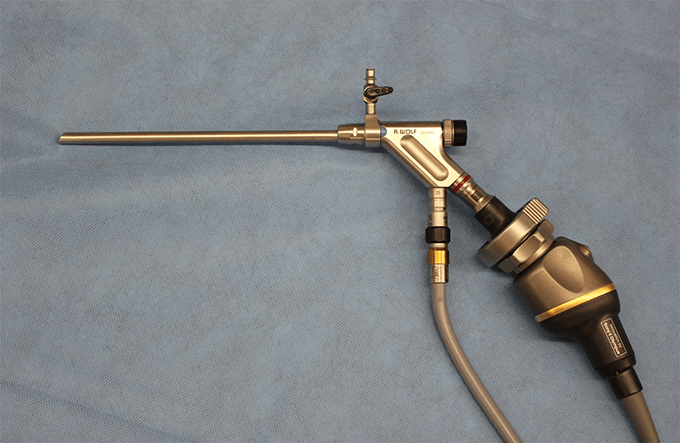
FESS用内視鏡

FESS用鉗子

FESS用外筒(直径8㎜。内視鏡をこの中に挿入します)
FESSはこれまでPED(Percutaneous Endoscopic Discectomy)と呼ばれていた手術と、使う機器やアプローチの仕方はほぼ同じですが、術者の技術向上により、より多くの部位や疾患に対応できるようになりました。
中でも、上半身の片方だけに痛みやしびれ、筋力低下等の症状が現れる頚椎症性神経根症に相性が良いとされています。
従来の顕微鏡下手術は当院では約3cmの傷口でしたが、FESSではわずか8mm程度で済みます。術後3時間で歩行可能、入院期間は術後長くて3日程度で、術後の痛みも極めて少なく早期の社会復帰が可能です。
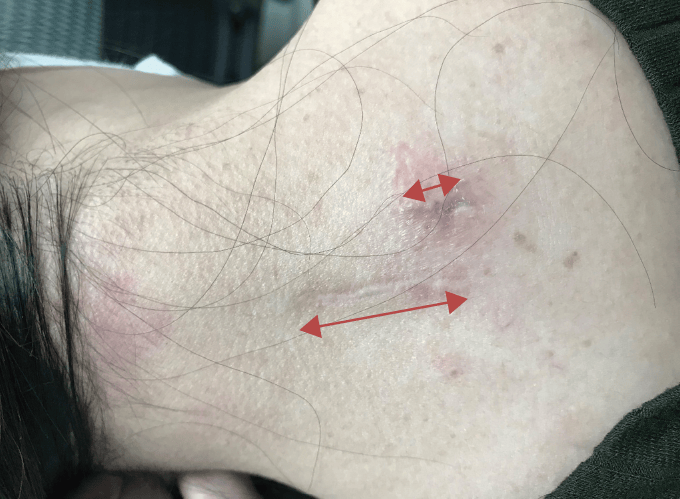
手術痕の比較。上がFESS(約8㎜)、下が顕微鏡手術(約30㎜)
Akiyama M, Koga H. Spine Surg. 2020 Jun;6(2):391-396

手術後の臨時の鎮痛剤使用回数は顕微鏡手術が平均約8回、FESSは平均1回未満でほとんどの患者さんは鎮痛剤を使わなくて済んでいます。
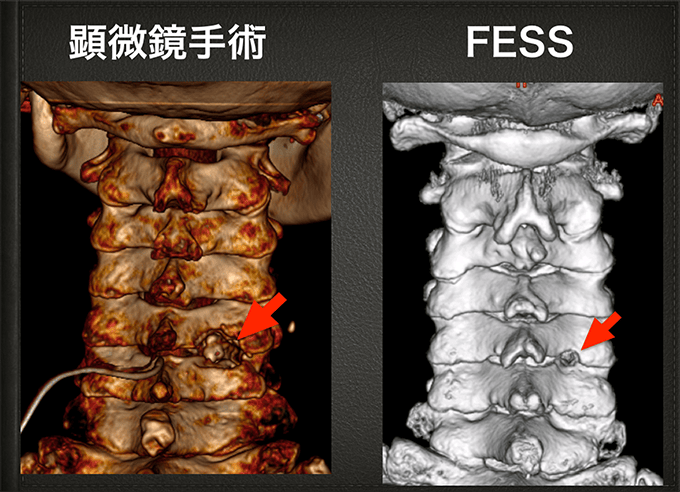
顕微鏡手術とFESSの術後のCT所見。
FESSでは顕微鏡手術よりも骨を削る範囲が少なく、神経根の圧迫を効率よく解除することができます。

顕微鏡手術とFESSの術後CTで骨を削った面積を計算した比較。
顕微鏡手術は平均93.5㎠、FESSは51.7㎠でした。
FESSでは約40%骨削除面積が少なく神経の圧迫を解除できています。
腰部脊柱管狭窄症に対するFESS(完全内視鏡下脊椎手術)
DPELスコープによるFESS(完全内視鏡手術)で腰部脊柱管狭窄症の治療を実施しています。※保険適応です。
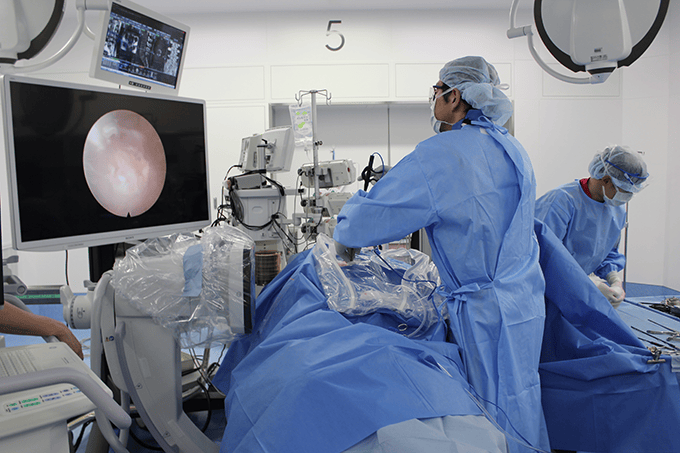
手術風景
腰部脊柱管狭窄症は下肢のしびれや痛みで発症し、歩行すると症状が悪化し、休むと緩和する間欠性跛行が特徴的です。 下肢のしびれや痛み、坐骨神経痛、臀部痛、下腿のこむら返りに加え、排尿障害、下肢の脱力なども起こることがあるため、症状が悪化すると日常生活に支障が出る可能性が高い疾患です。
治療の基本は薬の内服と運動療法ですが、下肢筋力低下や排尿障害、下肢痛、間欠性跛行が重度の場合は手術が必要となることがあります。
当院が実施している内視鏡システムDPELスコープを使用した腰部脊柱管狭窄症に対するDPEL手術は最新の低侵襲手術です。
従来の顕微鏡手術やMEL(内視鏡補助手術)と異なり、高性能の内視鏡を使用するため、皮膚切開も10㎜程度(従来法は約25㎜)と非常に小さいです。術後3時間後には歩行が可能となり、入院期間は最短3泊4日で早期の社会復帰が可能です。

DPELスコープ
これまで腰椎椎間板ヘルニアのFELD(完全内視鏡手術)で使用していた鉗子類を出し入れする内視鏡の穴の直径を4.1㎜から6.4㎜まで拡大することで、ハイスピードドリルが使用できるようになり、広範囲の骨切除が短時間でできるようになりました。背中から施術する方法に特化しているので、内視鏡の長さも74㎜(従来は165㎜)と短くなり、操作性も向上して腰部脊柱管狭窄症に対する手術に対応可能となりました。
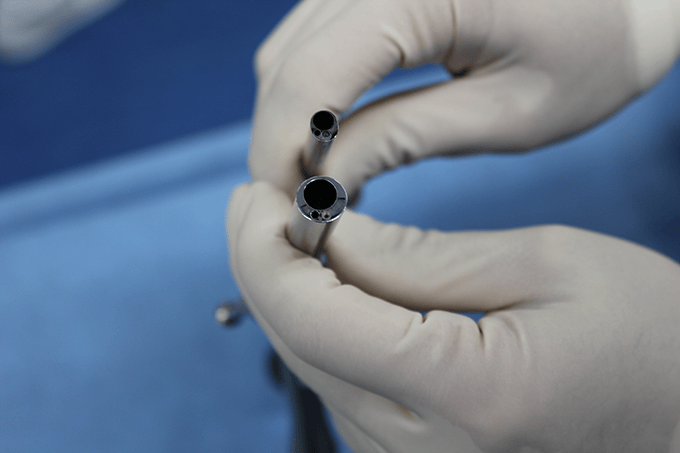
椎間板ヘルニア手術用スコープ(上)との比較①

椎間板ヘルニア手術用スコープ(上)との比較②
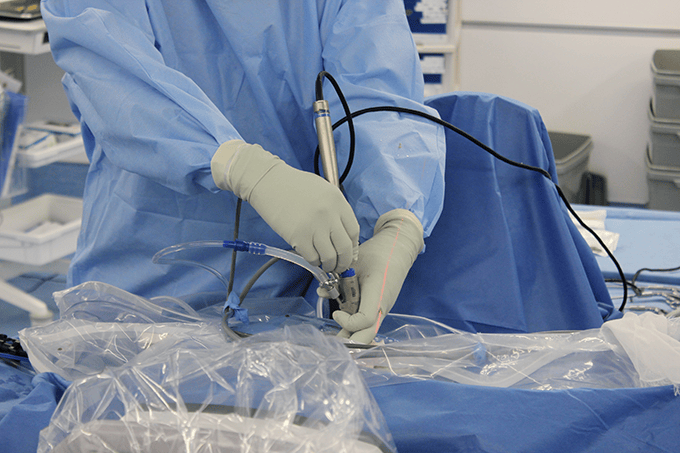
スコープが短く操作性が向上
脊髄電気刺激療法
痛みの感覚は、痛みの信号が神経から脊髄を通って脳に伝わってはじめて「痛い」と認識されます。脊髄に電気刺激を与えることで痛みの信号が脳に伝わりにくくなり、痛みがやわらぐと考えられています。実際は、痛みのある部位に心地よい刺激が重なることで痛みがやわらぐと言われています。
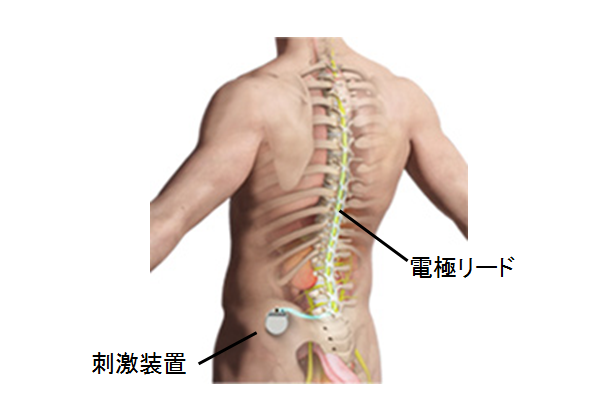
脊髄刺激療法とは、脊髄に微弱な電気を流すことにより、痛みをやわらげる治療方法です。この治療では試験的に刺激を行い(トライアル)、 効果を確かめます。効果がある場合に、刺激装置などの機器一式を植込みます(本植込み)。本植込みにより、患者さんご自身が刺激装置を操作し、いつでも自分で痛みをコントロールすることができるようになります。痛みをやわらげることで、日常生活の活動の幅を広げることを目的としています。
脊髄刺激療法は、神経の異常による痛みや血流障害による痛みなどにおいて、通常の痛み治療(薬物療法や神経ブロックなど)にて改善がみられない慢性難治性の痛みに効果があります。
脊髄刺激療法では、電極リードを試験的に皮膚から針を通して挿入し、試験刺激期間中(1週間程度)に患者さまご自身で効果を判定します(トライアル)。効果が確かめられた場合、体内に電極リードと刺激装置を植込む手術を行います(本植込み)。本植え込みの場合、2週間程度の入院が必要です。
症状や診断結果によっては、ペインクリニック外科や脊椎外科独自での治療になる場合もあります。
腰椎椎間板ヘルニアや腰部脊柱管狭窄症などの腰痛や下肢痛,頚椎症や頚椎椎間板ヘルニアなどの頚や上肢の痛み,帯状疱疹や帯状疱疹後神経痛による痛み,CRPS(複合性局所疼痛症候群),肩膝関節痛,視床痛・脳卒中後疼痛などの中枢性疼痛,がん性痛,幻視痛,
三叉神経痛,ASO(閉塞性動脈硬化症)による疼痛,顔面痙攣などに対する神経ブロック・薬物治療
骨粗鬆症性圧迫骨折に対するBKP椎体形成術
高齢者では骨粗しょう症などで背骨が弱くなっており、軽く転んだ・尻もちをついた程度の怪我で脊椎の圧迫骨折が起こることがあります。圧迫骨折の症状の多くは背中の強い痛みであり、治療は安静・鎮痛剤の内服・コルセット等の外固定による保存療法が一般的です。しかしながら4週間以上にわたってこのような安静治療をしても背中の痛みがおさまらない、座ったり起き上がったりする動作のたびに強い背中の痛みや、脇腹・腿の付け根など痛みが続くことがあります。この状態で安静加療を続けると体を動かさないことによる廃用症候群や肺炎など様々な高齢者特有の合併症を引き起こし寝たきりにつながってしまうこともあります。この場合は脊椎の圧迫骨折が治癒せずに偽関節となっており、従来では背中を大きく切って脊椎にインプラントを入れて固定する脊椎固定術が行われていましたが、高齢者には負担が大きい手術であり合併症も多く治療困難な病状とされてきました。
最近では特殊な手術器具と医療用セメントを使用して、針を通すために背中を数ミリ切る程度の体に負担の少ない方法で圧迫骨折を治療することができるようになりました。
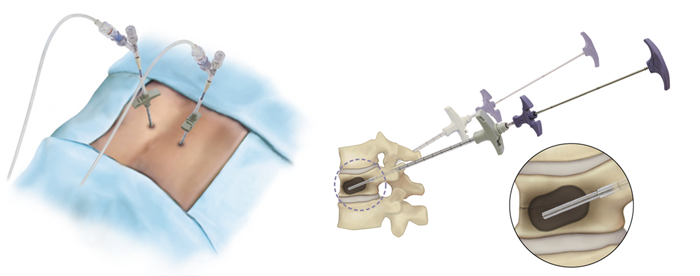
皮膚から針を圧迫骨折の椎体の中に入れて風船(balloon)を膨らませた後でセメントを充填して潰れた背骨の形を治す(後彎形成 kyphoplasty)ことからBKP椎体形成術と呼ばれています。
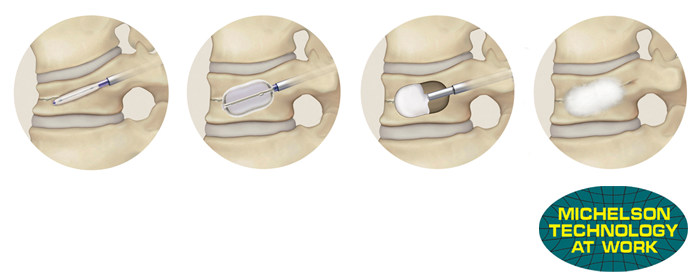
この手術では骨折した背骨の中で風船を膨らませスペースを確保し粘り気の強いセメントを置いてくるように注入するため、血管や周囲の神経などへのセメント漏出などの合併症が非常に少なく、手術直後から劇的に痛みが改善するのが特長です。術前は座る・立つなどの動作のたびに辛い痛みが伴っていたのが、術後には全く痛みがなくなりスムーズに動けるようになる患者さんが多いです。従ってBKP椎体形成術は高齢者に多い骨粗しょう症による圧迫骨折に対して体に負担が少ない非常に優れた方法といえます。
ただし圧迫骨折の患者さん全てが対象となる手術ではありません。圧迫骨折後4週間以内の急性期は原則保存療法を行いますし、圧迫骨折が高度で変形を伴う場合や圧迫骨折の骨片が脊髄や馬尾神経を圧迫して下肢筋力低下・排尿障害など神経症状を呈する場合には、この手術は適応外です。全身麻酔で行う治療であるため、全身麻酔に耐えられない合併症をもつ患者さんも対象外です。この手術は圧迫骨折を根本的に治す治療ではなく、時間が経って隣の椎体の圧迫骨折を引き起こしてしまうという問題点もあります。従ってBKP椎体形成術で治療が完了するのではなく、骨を強化するお薬による治療も長期に併用していく必要もあります。
このように圧迫骨折発症からの期間や症状により治療は様々であり個別に対応していく必要がありますので、当センターにお気軽にご相談下さい。

脊椎・脊髄末梢神経センターセンター長
秋山 雅彦
アキヤマ マサヒコ
| 経歴 | 札幌医科大学卒業 トロント大学脳神経外科 脊髄・脊椎外科フェローシップ修了 |
|---|---|
| 主な資格・認定 | 日本脳神経外科学会 専門医 日本脊髄外科学会 指導医・認定医 |
受付時間:11:30~16:30
診療時間:13:30~17:00
| 月 | 火 | 水 | 木 | 金 | 土 | |
|---|---|---|---|---|---|---|
| 午前 | ||||||
| 午後 | ○ | ○ |
受付時間:8:15~11:30
診療時間:9:00~12:00
| 月 | 火 | 水 | 木 | 金 | 土 | |
|---|---|---|---|---|---|---|
| 午前 | ○ | ○ | ○ | |||
| 午後 |
受付時間 8:50~11:30/11:30~16:30
診療時間 9:00~12:00/13:30~17:00
※完全予約制(問診・診察に時間がかかりますので予約での受診をお願いします)。
※検査内容によっては、札幌禎心会病院を受診していただく場合があります。ご了承ください。
禎心会さっぽろ北口
クリニック
法人トップ

医療機関

老人保健施設

サービス付き
高齢者住宅

居宅介護支援事業

訪問看護事業

訪問介護事業

デイサービス事業

介護予防
在宅介護支援
